Méhnyakrák - Kialakulása, felismerése, megelőzése
aktualizálta: Dr. Balázs Anna, Onkomplex frissítve:
A méhnyakrák még napjainkban is kiemelkedő helyet foglal el a nők daganatos megbetegedései között, ugyanakkor a betegség védőoltással 90 százalékos eséllyel megelőzhető, a szűrővizsgálatokon való részvétellel korai stádiumban felismerhető, és időben megkezdett kezeléssel jól gyógyítható betegség.
A téma cikkei - Méhnyakrák, HPV |
| 4/1 Méhnyakrák - Kialakulása, felismerése, megelőzése 4/2 A méhnyakrákszűrés4/3 A méhnyakrák kezelése 4/4 A HPV-fertőzés tünetei és kezelése |
A méhnyakrák (cervikális karcinóma, carcinoma cervicis uteri) a méhnyak (cervix uteri) laphámsejtjeinek rosszindulatú elfajulásából kialakuló daganat. Az évezred elején még az ötödik leggyakoribb rosszindulatú daganat volt a nők körében, az utóbbi években a Nemzeti Rákregiszter adatai szerint a tizedik helyre szorult vissza, ám így is mintegy 1000 új esetet fedeznek fel évente.
A legtöbb ráktípustól eltérően a méhnyakrák esetében jól azonosítható a megbetegedés fő kiváltó oka, kialakulása döntő mértékben megelőzhető, egyszerű módszerekkel szűrhető, és már kialakulása előtt - rákmegelőző állapotban - felismerhető. Korai stádiumban diagnosztizálva napjainkban csaknem mindig eredményesen kezelhető, a későbbiekben gyermekvállalás is lehetséges. Ezen okok miatt a gyógyíthatatlan esetek kórelőzményében egyaránt szerepel a megelőzés elmulasztása, a szűrésektől való távolmaradás, amikor a felfedezett esetek jelentős hányada már előrehaladott, gyógyíthatatlan stádiumban van.
A méhnyakrák ún. daganatmegelőző állapota a cervicalis intraepitelialis neoplasia (CIN). A CIN még nem valódi daganat, de a rákszűrés során diagnosztizálható hámsejtszaporulatot jelöl, és az idejében végzett beavatkozással még karcinómává válása és terjedése előtt gyógyítható.
A méhnyakrák okai és rizikótényezői
A méhnyakrák elsődleges oka a humán papillomavírus (HPV) ún. magas kockázatú típusai (leginkább 16, 18, 31, 45). Bár a rosszindulatú folyamat kialakulásában más tényezőknek is van szerepe, a méhnyakrákos eseteknél csaknem mindig (90-99%-ban) jelen van ez a kórokozó. HPV-fertőzés nélkül a méhnyakrák rendkívül ritka ráktípus lenne.
A HPV világszerte a legelterjedtebb, elsődlegesen nemi úton terjedő kórokozó, a szexuálisan aktív nők becslések szerint több mint 80 százaléka életében legalább egyszer átesik a fertőzésen. Legtöbbször egy éven belül az immunrendszer legyőzi a vírust és a fertőzés spontán megszűnik, ugyanakkor olykor elhúzódóan fennmarad a fertőzés, vagy a szexuális szokások miatt rendszeresen újrafertőződés alakul ki. Gyakrabban fordul elő a méhnyakrák azokban a nőkben, akik szexuális partnerüket gyakran váltogatják, akik férfipartnerének más szexuális kapcsolata(i) is van(nak), illetve akik fiatalabb korban kezdték a nemi életet. A fertőzés és a méhnyakrák megjelenése között 10-20 év is eltelhet.
Mivel azonban a HPV-fertőzés nem minden esetben jár együtt a méhnyakrák kialakulásával, a rosszindulatú elváltozásban más rákkeltő tényezők szerepe is hangsúlyozandó. Gyakoribb a megbetegedés azon HPV-fertőzöttek körében, akiknek legyengült az immunrendszer, különböző nőgyógyászati gyulladásokon estek át, rizikótényezőt jelent a dohányzás, a rossz szociális helyzet.
A betegségben szenvedők átlagos életkora 51 év, de az életkormegoszlásban két nagy csoport különíthető el: gyakoribb a méhnyakrák a 30-39 év közötti, illetve a 60-69 év közötti korosztály körében.
Bővebben A HPV és a méhnyakrák kapcsolata
Hogyan előzhető meg a méhnyakrák kialakulása?
A megelőzés leghatékonyabb eszköze a HPV elleni védőoltás beadatása, ami kiegészíthető a HPV-szűréssel is. Életmódunk terén a monogám párkapcsolat és a dohányzás mellőzése segíti leginkább a betegség elkerülését.
A HPV elleni vakcina
Mivel a magas kockázatú HPV-típusok jelenléte gyakorlatilag előfeltétele a megbetegedésnek, a HPV elleni oltás beadatásával a betegség 90 százalékban megelőzhető.
- A vakcia beadása Magyarországon a hetedik évfolyamos lányoknak ingyenesen igényelhető egy szülői nyilatkozattal. Önkéntes, de mindenkinek erősen ajánlott. A legmagasabb védő hatás akkor várható a vakcinától, ha már a szexuális élet megkezdése előtt kialakul a kórokozóval szembeni védettség. A vakcina hatásos a legtöbb magas rizikójú HPV-típussal szemben, ugyanakkor egyéb, más megbetegedéseket (pl. szemölcsök) okozó HPV-fertőzések az oltás ellenére is előfordulhatnak.
- A védőoltás hasonló korú fiúknak is ajánlott. Bár a leggyakoribb és legveszélyesebb következménye a HPV-fertőzésnek a méhnyakrák, a magas rizikójú típusok fiúknál is okozhatnak nemi szervi és végbéltáji megbetegedéseket. Ezen kívül a fiúk oltása hozzájárul ahhoz is, hogy terjesztőként is kevésbé vegyenek részt a kórokozó továbbadásában.
- A HPV elleni oltás ajánlott minden szexuálisan aktív nőnek. Későbbi életkorban a nők jelentős része nagy valószínűség szerint már esett át HPV-fertőzésen, ugyanakkor a méhnyakrák kockázata így is csökkenthető az újbóli fertőzés megelőzésével!
A HPV-szűrés jelentősége
Mióta igazolódott a HPV-fertőzéssel fennálló összefüggés, valamint rendelkezésre állnak egyszerű és a vírustörzs típusának meghatározását is lehetővé tevő HPV-tesztek, a megelőzés egyik lehetséges eszközét a HPV-szűrés jelenti. Negatív esetben 5-10 évente ajánlható az elvégzése.
Fontos megérteni, hogy ez a szűrés nem a méhnyakrákot jelzi, hanem a legfőbb rizikófaktor kimutatására alkalmas. Éppen ezért a méhnyakrákszűrés elsődleges módszere és az ingyenes szűrővizsgálatok eljárása a citológia, ami már a kezelendő elváltozások felismerését szolgálja, és 21 éves kortól háromévente minden nőnek javasolt. A HPV-fertőzés ráadásul rendkívül gyakori szexuálisan aktív nők körében, és a pozitív eredményből nem következik törvényszerűen a tumor kialakulása. A HPV-teszt inkább a rizikófelmérést szolgáló eszköz, ami annak eldöntésében lehet segítségünkre, hogy szükséges-e a fertőzés következményeinek szorosabb követése, soron kívüli vizsgálatok elvégzése, esetleg a vírus terjedése elleni fokozott védekezés a jövőben.
(Más eset, ha gyanús elváltozás felfedezése után kér nőgyógyásza HPV-tesztet. Ilyenkor ez már a diagnózis felállításának eszköze, nem szűrési célú vizsgálat.)
A méhnyakrák tünetei nem jeleznek időben
Korai stádiumban a daganat csak elvétve okoz panaszokat, ezért tünetek alapján rendszerint nem ismerhető fel időben az elváltozás. Panaszok általában már az előrehaladott, nem gyógyítható elváltozásoknál jelentkeznek.
A méhnyakrák leggyakoribb tünete a bővebb hüvelyi folyás, valamint a szexuális együttlét után jelentkező vérzés és fájdalom. Ilyenkor a mechanikai behatás miatt keletkezik vérzés a tumor felszínén. A daganat növekedésével párhuzamosan, már spontán vérzés is kialakulhat, szexuális aktustól fügetéenül is. Előrehaladott állapotban szinte állandó jelleggel lép fel bűzös, gennyes, véres folyás.
Emellett megjelennek a daganatos betegségek általános tünetei: fogyás, gyengeség, vérszegénység.
A méhnyakrák áttétei is okozhatnak panaszokat: az idegek érintettsége esetén deréktáji és alsó végtagi fájdalom alakul ki, a nyirokerek és vénák összenyomása alsó végtagi ödéma és trombózis kialakulásához is vezethet, a húgyhólyagra való terjedés véres vizelést, vizelés közben érzett fájdalmat okozhat, a végbél érintettsége esetén székelési nehézségek és véres székletürítés jelentkezhet.
A méhnyak |
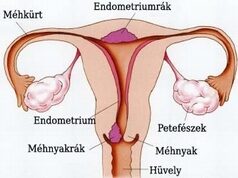 A méhnyak a méh alsó, elkeskenyedő része, mely a hüvelybe nyílik, tehát a méhtest és a hüvely között helyezkedik el. A méhnyak a méh alsó, elkeskenyedő része, mely a hüvelybe nyílik, tehát a méhtest és a hüvely között helyezkedik el. |
A méhnyakrák felismerése, méhnyakrákszűrés
A szűrővizsgálat során már rákmegelőző állapotban és a rák tünetmentes stádiumában is láthatók olyan kóros elváltozások, melyek további vizsgálatokra ösztönöznek. A méhnyakrákszűrés a nőgyógyászati vizsgálat során a hüvelyen keresztül levett kenetben található sejtek mikroszkópos elemzése (citológia). Segítségével már a rosszindulatú válás előtt kimutathatóak a kóros folyamatok (cervikális diszplázia), vagy a korai stádiumú rosszindulatú elváltozások. Fontos tudni, hogy egyetlen pozitív lelet nem jelent biztos diagnózist, ilyenkor a citológia megismétlésére kerül sor, ismételt pozítív esetben további vizsgálatok szükségesek (HPV-meghatározás, szövettani mintavétel).
A méhnyakrákszűrés kiépítése ellenére a nők jelentős hányada sajnos nem vesz részt ezen a vizsgálaton, ami különösen 60 év feletti nők körében okoz sok elkerülhető halálesetet. Idősebb korban általában előrehaladottabb korban kerül diagnosztizálásra a betegség, amely főleg azzal magyarázható, hogy a tapasztalatok szerint a fiatalabbak gyakrabban vesznek részt szűrővizsgálatokon.
Lásd még Méhnyakrákszűrés: segítünk értelmezni a leletét
Pozitív lelet esetén
A méhnyakrák kezelési lehetőségeit és a beteg kilátásait alapvetően az határozza meg, hogy milyen stádiumban fedezték fel. Daganatmegelőző elváltozás esetén (CIN1) akár az is elég lehet, ha HPV legyőzését támogató kezelést kap a beteg és rendszeresen ellenőrzik állapotát, a vírusmentesség elérését követően a még nem rosszindulatú diszplázia rendeződhet.
Kezdődő rosszindulatú folyamatok esetén, amennyiben a tumor még nem terjedt át más szervekre és nem adott távoli áttéteket, az időben elvégzett beavatkozással teljes gyógyulás érhető el. Elegendő lehet a helyi sebészeti beavatkozás (konizáció), amely után terhesség még lehetséges, de nagyobb tumor esetén szükség lehet méheltávolításra is. Minden esetben fontos a dohányzás mellőzése.
A daganat növekedése során átterjed a környezetére, beszűrheti a hüvelyt, a méhtestet, a húgyhólyagot, a húgyvezetőket, a végbelet, a környező ereket és idegeket is. Műtéti úton, kemo- és sugárterápiával a betegek jelentős része gyógyítható. Előrehaladott esetekben távoli áttétet is képezhet: a tüdő, a máj, a csontok, valamint az agy a leggyakrabban érintett szerv, a húgyvezetők tumor miatti elzáródása kezeletlen esetben veseelégtelenséghez vezet. Ilyenkor a betegség általában nem gyógyítható, de kezelhető.
Bővebben Méhnyakrák - Milyenek a kilátások?

Forrás: WEBBeteg
Szerző: Dr. Dobi Gyöngyi, belgyógyász
Aktualizálta: Dr. Balázs Anna, Onkomplex