A pikkelysömör fénykezelése

aktualizálta: Dr. Kádár Eszter frissítve:
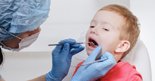
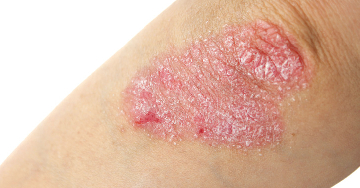
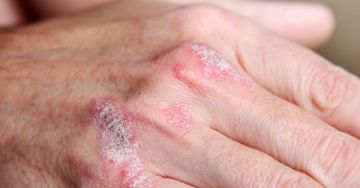
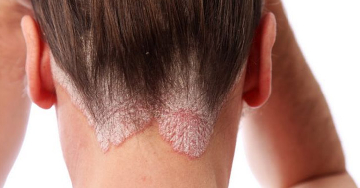
Kiterjedt pikkelysömör esetében igen gyakran az elsőként választott terápia valamelyik fénykezelési eljárás. A betegek többsége jól reagál a különböző UV-kezelésekre (fototerápia).
A pikkelysömör, vagyis a psoriasis kezelésénél a cél a pikkelyek leválasztása, a gyulladásos folyamat csökkentése, a hámsejtek érési folyamatának helyreállítása a pikkelysömörös területeken. Erre a különböző fototerápiás eljárások hatékony módszernek bizonyultak a betegek többségénél.
Fénykezelési módszerek
NB-UVB fototerápia
A 311 nm hullámhosszúságú, úgynevezett keskenyhullámú (narrow band) UV-B-terápia napjainkban a leggyakrabban alkalmazott fényterápiás módszer. Hatékonysága jó, ugyanakkor kevesebb mellékhatást okoz és alkalmazása mellett alacsonyabb a hosszú távú karcinogén (rákkeltő) kockázat.
A kezelés során a beteg bőrét, egy kabinban állva, néhány percen keresztül világítják meg, mely során védőszemüveget kell viselnie. Az UV-B-kúra 10-20 kezelésből áll, mely során először csak néhány másodpercig, majd fokozatosan emelve a dózist 4-5 percig áll bent a kabinban. Az UV-fény immunmoduláló hatású, csökkenti a keratinocyták kóros szaporodását.
A keskenyhullámú UV-B-kezelést különböző helyi szerekkel, kenőcsökkel kombinálják. Ez lehet a pikkelyeket leválasztó, kéntartalmú krém, szteroidtartalmú kenőcsök, vagy dithranol (anthralin).
PUVA fototerápia
Fotokemoterápiaként is ismert PUVA kezelés során UV-A-sugarakat használnak. Akkor indokolt, ha a kenőcsökkel, ecsetelőkkel történő helyi kezelés és az UV-B-kezelés sem hatásos, illetve a testfelület legalább 20 százalékát borítják a psoriasisos területek. Az UV-A-besugárzás azonban önmagában nem hatékony, ezért fényérzékenyítő anyag alkalmazása szükséges. Ez az anyag a psoralen, innen adódik a PUVA betűszó, ahol a "P" a psoralen.
A fényérzékenyítő vegyületet a fejbőrön ecsetelő, a test bőrén krém formájában alkalmazzák, majd UV-A-besugárzást alkalmaznak, ami az UV-B-hez hasonlóan egy kabinban állva történik. Ha kiterjedtek a tünetek, akkor a fényérzékenyítő fürdő formájában alkalmazzák (PUVA fürdő terápia). Ekkor a beteg egy psoralen oldatot tartalmazó kádban fürdik 20 percig, azután beáll a fénykabinba. Az UV-A-dózist, hasonlóan az UV-B-hez, fokozatosan emelik.
A fénykezelés mellékhatásai |
| Mindegyik fénykezelési módnak az UV-sugárzás alkalmazása miatt korai mellékhatása lehet a bőrpír (leégés), viszketés, bőrszárazság, ezek azonban a megfelelő dózisválasztással és bőrápolással elkerülhetők. Az UV-kezelések legfontosabb késői mellékhatása lehet a rosszindulatú daganatok kialakulási gyakoriságának a megnövekedése, különösen UV-A sugárzás esetén. Mivel a fényterápia egyes adagjainak károsító hatása összeadódik, az egyes betegek egy bizonyos összdózis után nem kaphatnak fénykezelést. |
Szisztémás PUVA-kezelés
Létezik szisztémás PUVA kezelés is, amikor a beteg kapszulában veszi be a psoralen fényérzékenyítő szert, 1,5-2 órával a fénykezelés előtt. A psoralen a DNS-hez kötődve UV-A (320–400 nm) sugárzás hatására keresztkötéseket hoz létre, gátolja a keratinocyta túlburjánzást és immunmoduláló hatást fejt ki. Az UV-A-besugárzás a teljes testfelületen történik, kezdetben alacsony dózissal, fokozatos emeléssel.
A kúra 20-30 kezelésből áll, heti 2-3 alkalommal. Ez 80 százalékban elég a tünetmentességhez, amely hónapokig, akár egy évig is tarthat. Nagyobb kockázatai miatt azonban a súlyos és kiterjedt plakkos psoriasisos (psoriasis vulgaris) esetekben, psoriasis erythrodermica és pustulosus psoriasis típusok esetén jön szóba, ha más fényterápia nem elég hatékony. (A pikkelysömör mellett alkalmazzák egyéb bőrbetegségekben, pl. vitiligo, atopiás dermatitis, lichen planus bizonyos esetei.) Más terápiákkal kombinálva is alkalmazható.
Mellékhatásai kifejezettebbek, a fénykezelés szokásos mellékhatásai (bőrpír, viszketés, bőrszárazság) mellett a psoralen miatt hányinger, hányás is felléphet. Mivel a kezelés fényérzékenyítő hatása 24 órán keresztül tart, a betegnek ezen idő alatt napszemüveget kell viselnie a kezelést követő napon a szem fénykárosodásának elkerülésére, még beltéren is erős fény mellett.
A terápia hosszú távú kockázatai közé tartozik a fokozott bőrrák-kockázat (laphámrák, melanoma is), a bőr korai öregedése, valamint a szürkehályog (cataracta), ez utóbbi kockázata csökkenthető az UV-védelemmel ellátott napszemüveg viselésével a psoralen bevételét követő 24 órában.
Nem alkalmazható a szisztémás PUVA-kezelés terhesség és szoptatás időszakában, 12 év alatti életkorban, korábbi bőrrák, májkárosodás, súlyos szív- vagy vesebetegség esetén, továbbá fényérzékenységet okozó gyógyszer egyidejű szedése mellett.
A MED (minimális eritéma dózis) meghatározása
Azt, hogy a fényterápia során kinél milyen kezdő UV-dózist lehet alkalmazni, illetve hogy ez milyen gyorsan emelhető, a kezelés előtt egy speciális vizsgálattal egyénenként állapítják meg. Ez a MED (minimális eritéma dózis) meghatározás. Az MED az a legkisebb UV-dózis, amely éles határú, minimális bőrpírt okoz 24 óra múlva, de nem jár hólyagképződéssel vagy hámlással. Ezzel mérik a beteg fényérzékenységét, és így személyre szabható a terápia.
A módszer az alábbi lépésekből áll:
- Testtáj kiválasztása és a bőrterület felosztása - Általában a beteg hátán vagy farpofán, napfénytől védett, világos bőrterületen történik a teszt. A bőrön kis mezőket (pl. 1×1 cm) jelölnek ki, gyakran egy lyukacsos sablon segítségével.
- UV-besugárzás - Lehet UV-B (311 nm, narrow-band) vagy UV-A, attól függően, milyen kezelést terveznek. Minden mezőt növekvő dózisban világítanak be (pl. 20, 30, 40, 50 mJ/cm²).
- Értékelés - 24 óra múlva vizsgálják a bőrt. Az a legkisebb dózis az MED, amely már élesen körülírt erythemát okozott.
Az első kezelési dózis általában az MED 60–70%-a. A fényterápia dózisát fokozatosan emelik, a beteg toleranciájától és a klinikai választól függően. Ha a beteg gyógyszert szed, ami fotoszenzibilizáló lehet, vagy különösen világos bőrtípusa van, a teszt segít a biztonságos induló dózis meghatározásában.
További fénykezelési módok
Az ismertetett fénykezelési módszereknek több változata ismert. Ezek ugyancsak az UV-sugárzás alkalmazásán alapulnak, azonban a besugárzás módja és a kezelés előtt alkalmazott anyag alapján eltérnek azoktól.
Balneo-fototerápia
A balneo-fototerápia a vízben történő fürdőzés (balneoterápia) és a UV-fénykezelés (fototerápia) kombinációja. A beteg sós fürdőt vesz, majd közvetlenül utána UVB- vagy UVA-besugárzást kap. Legismertebb formája a sós víz + UVB (311 nm) kezelés. A sós víz (pl. Holt-tengerhez hasonló sókoncentrációjú fürdő, általában 5-10%-os sóoldalban) fellazítja a pikkelyeket, hidratálja és előkészíti a bőrt, javítja az UV-fény behatolását. A psoriasis plakkos formájában, főleg kiterjedt esetekben alkalmazzák.
A fürdőt követően azonnal UV-B-fototerápia történik, fokozatos dózisemeléssel. A kezelésre heti 2–3 alkalommal kerül sor, kúraszerűen, általában 4–6 héten keresztül.
A módszer hatékonyabb lehet, mint a sima UV-B-kezelés, mivel a pikkelyek fellazítása miatt a fény jobban eléri a bőr mélyebb rétegeit. A betegség kezelésében kevésbé szükséges erős szteroidos kenőcsökre támaszkodni. Az eljárás ugyanakkor időigényesebb, az só irritálhatja a bőrt (főleg hajlatokban, ekcémás területeken), és a fototerápia mellékhatásai is ugyanazok, mint más eljárásoknál.
UV lézer (excimer lézer)
Nem valódi lézerfényről van szó, hanem egy 308 nanométer hullámhosszúságú sugarakat kibocsájtó készülékkel végzett UV-B-fénykezelést takar az elnevezés. Ezek a speciális UV-B-sugarak - az egyéb fényterápiás eljárásoktól eltérően - nem az egész testfelszín, hanem körülírt területek (pl. könyök és térd plakkjai) célzott kezelésére alkalmasak. Kevesebb helyen elérhető az eszköz.
Megjegyzendő, hogy fényterápiát különböző betegségek kezelésére alkalmazhatnak (a bevált terápiás gyakorlat részeként, illetve kísérleti vagy alternatív módszerként egyaránt), elsősorban különböző bőrgyógyászati és pszichiátriai kórképek gyógyítására, kozmetikai célokra. Ezek azonban az alkalmazott fény hullámhosszának, típusának függvényében eltérően működő, más biológiai hatással és kockázatokkal járó terápiák, nem tévesztendőek össze a pikkelysömör kezelésében alkalmazott speciális fototerápiás eljárásokkal.
Lásd még A pikkelysömör kezelése

Forrás: WEBBeteg
Szerzőnk: Dr. Gál Mónika, bőrgyógyász szakorvos
Aktualizálta: Dr. Kádár Eszter